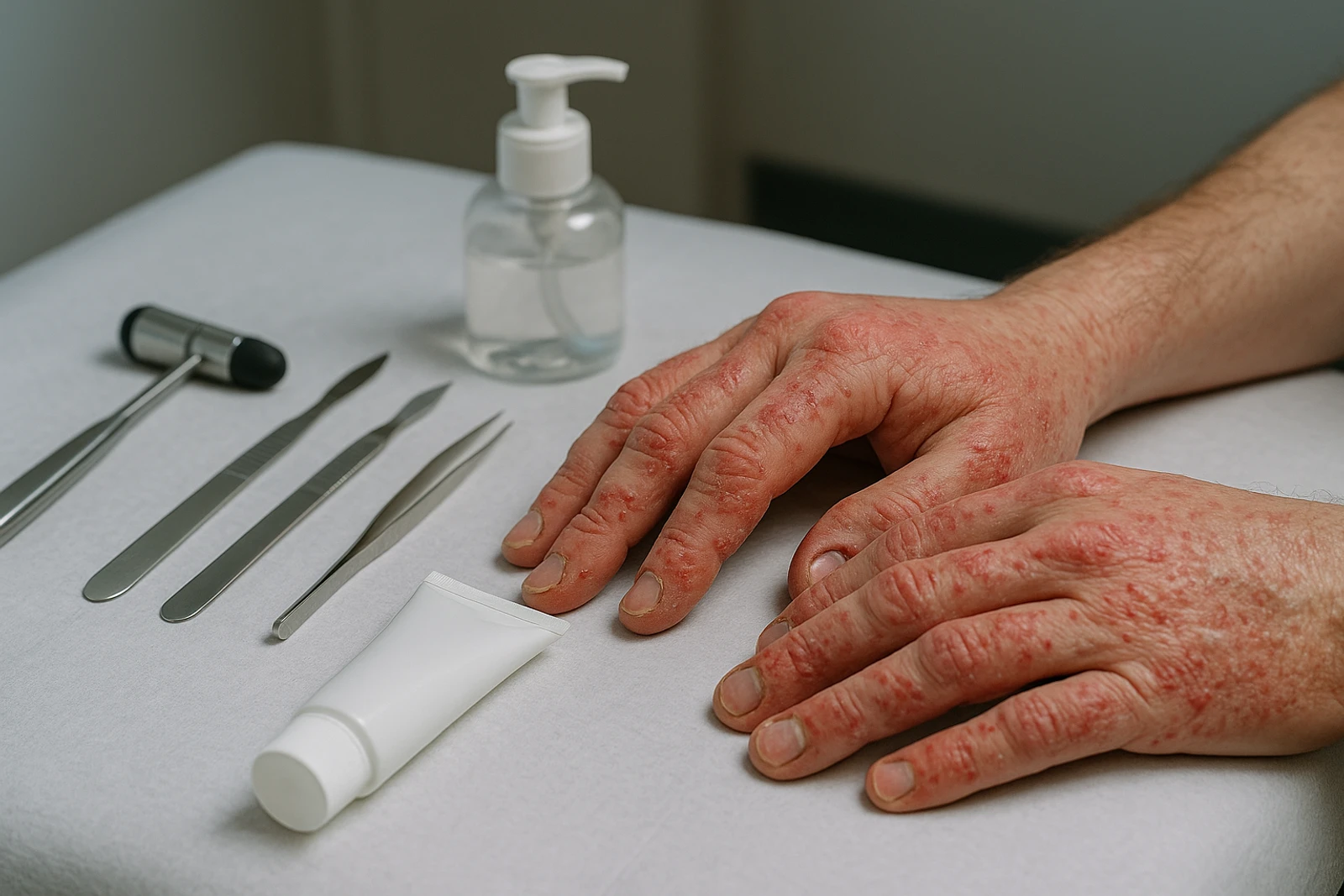
Qué es el eccema dishidrótico en manos
El eccema dishidrótico en manos (también llamado dishidrosis o eccema vesicular) es una forma de dermatitis caracterizada por la aparición de pequeñas ampollas (vesículas) muy pruriginosas, sobre todo en palmas, laterales de los dedos y, a veces, en el dorso de las manos. Suele presentarse en brotes: aparece de forma relativamente brusca, empeora durante días y luego se seca, descama y puede dejar la piel sensible.
Aunque no es contagioso, sí puede ser muy limitante: el picor, el escozor y las grietas dificultan tareas cotidianas como lavarse, cocinar, escribir o usar guantes. Además, cuando la barrera cutánea se rompe, aumenta el riesgo de sobreinfección y de recaídas, por lo que el tratamiento no se centra solo en “quitar las ampollas”, sino en controlar desencadenantes y reparar la piel.
Síntomas: cómo reconocerlo y cuándo preocuparse
Signos típicos
- Vesículas pequeñas (como “granitos de agua”) en palmas y bordes de los dedos.
- Picor intenso, a veces con sensación de quemazón o pinchazos.
- Enrojecimiento y piel inflamada alrededor de las lesiones.
- Descamación al secarse las vesículas, con piel áspera.
- Grietas (fisuras) dolorosas, especialmente si hay sequedad marcada o lavado frecuente.
Señales de alarma
Consulta con un profesional si aparece alguno de estos signos, porque pueden indicar infección o necesidad de ajustar el tratamiento:
- Dolor creciente, calor local, hinchazón importante.
- Pus, costras amarillentas o mal olor.
- Fiebre o líneas rojas que ascienden por la mano/brazo.
- Brotes muy frecuentes o que no mejoran en 1-2 semanas con medidas adecuadas.
Desencadenantes frecuentes: estrés, sudor y detergentes
La dishidrosis suele ser multifactorial: hay personas con predisposición (piel atópica, dermatitis de contacto, hiperhidrosis) y, sobre esa base, ciertos estímulos precipitan el brote. Identificar tus desencadenantes es clave para evitar recaídas.
Estrés: el “interruptor” invisible
El estrés no “crea” el eccema por sí solo, pero puede actuar como disparador o amplificador. A nivel cutáneo, el estrés se asocia a cambios inmunológicos, aumento del rascado y alteración de la barrera de la piel. En la práctica, muchas personas notan brotes en periodos de exámenes, picos laborales, duelo o falta de sueño.
- Pista clínica: brotes que aparecen tras semanas de tensión o ansiedad.
- Objetivo: reducir intensidad y duración del brote, no “eliminar” el estrés por completo.
Sudor e hiperhidrosis: humedad que irrita
El sudor, especialmente cuando queda atrapado (guantes ocluyentes, calor, deporte), puede irritar y favorecer vesículas. La hiperhidrosis palmar es un factor asociado en algunos pacientes. Además, la humedad repetida seguida de secado agresivo favorece grietas.
- Calor, verano, guantes de látex prolongados y trabajo manual aumentan el riesgo.
- La combinación sudor + fricción suele empeorar el picor.
Detergentes y jabones: daño directo a la barrera cutánea
Los detergentes, desengrasantes y jabones fuertes eliminan lípidos protectores de la piel. Esto facilita irritación, sequedad y fisuras, y puede coexistir con dermatitis de contacto irritativa o alérgica (por fragancias, conservantes o metales como el níquel). En manos, el “trabajo húmedo” (lavados repetidos, limpieza, peluquería, sanidad) es un factor de riesgo clásico.
- Señal típica: empeora tras limpiar, fregar o usar gel hidroalcohólico con frecuencia.
- Clave: sustituir por limpiadores suaves y proteger con guantes adecuados.
Diagnóstico: por qué a veces se confunde
El diagnóstico suele ser clínico (por el aspecto y la localización), pero puede confundirse con:
- Tiña de la mano (hongos): suele ser más unilateral y con descamación marcada.
- Psoriasis palmoplantar: placas más gruesas, fisuras y patrón diferente.
- Dermatitis de contacto (alérgica/irritativa): puede coexistir y perpetuar el problema.
- Sarna u otras dermatosis pruriginosas (según contexto).
Si los brotes son persistentes o hay sospecha de alergia, el dermatólogo puede indicar pruebas epicutáneas (patch test) para detectar alérgenos de contacto y ajustar la prevención.
Tratamiento para evitar grietas y recaídas
El tratamiento eficaz combina control del brote (inflamación y picor) con reparación de la barrera cutánea y prevención de desencadenantes. La constancia es tan importante como el fármaco.
1) Medidas de cuidado diario (base del control)
- Limpieza suave: usa syndet o limpiadores sin perfume; agua tibia, no caliente.
- Secado cuidadoso: a toques, sin frotar; presta atención a los pliegues.
- Hidratación intensiva: crema/ungüento espeso varias veces al día, siempre tras lavado.
- Evita irritantes: fragancias, alcoholes frecuentes, desengrasantes directos.
Para manos con tendencia a grietas, suelen funcionar mejor los ungüentos (más oclusivos) por la noche y cremas más ligeras durante el día. Ingredientes útiles: glicerina, ceramidas, petrolato; la urea puede ayudar en sequedad, pero si hay fisuras puede escocer.
2) Tratamiento antiinflamatorio del brote
En brotes, el pilar suele ser el corticoide tópico (potencia adecuada para palmas, según indicación médica), aplicado en pauta corta para controlar inflamación y picor. En algunas situaciones se usan:
- Inhibidores de calcineurina (tacrolimus/pimecrolimus) como alternativa o mantenimiento en zonas concretas, según criterio clínico.
- Antihistamínicos para ayudar con el prurito nocturno (no curan el eccema, pero mejoran el descanso).
- Antibióticos solo si hay infección bacteriana confirmada o muy sospechosa.
Si el eccema es severo o muy recurrente, el dermatólogo puede valorar fototerapia u otros tratamientos sistémicos en casos seleccionados, especialmente cuando hay gran impacto funcional.
3) Protección frente a detergentes y “trabajo húmedo”
- Para limpieza: guante de nitrilo (mejor tolerado que látex en muchas personas) con forro de algodón si sudas.
- Evita llevar guantes oclusivos durante horas: haz pausas para ventilar y secar.
- Tras retirar guantes: lava con limpiador suave, seca bien e hidrata.
4) Control del sudor y del calor
- Reduce la oclusión: guantes transpirables cuando sea posible.
- En hiperhidrosis, consulta opciones (antitranspirantes específicos, iontoforesis u otras terapias según caso).
- Evita cambios bruscos calor-sudor-secado agresivo.
5) Estrategias para el estrés (como parte del tratamiento)
El objetivo es bajar el “ruido de fondo” que favorece brotes. Medidas simples y sostenibles suelen ser más eficaces que planes ideales difíciles de mantener:
- Rutina de sueño regular.
- Ejercicio moderado (sin sobrecalentar manos; hidrata después).
- Técnicas breves: respiración 4-7-8, pausas programadas, terapia psicológica si hay ansiedad persistente.
Pasos para evitar grietas y recaídas (plan práctico)
- Identifica tus 3 disparadores principales (p. ej., fregar sin guantes, gel hidroalcohólico frecuente, semanas de estrés) y anótalos.
- Cambia el limpiador por uno suave sin perfume y limita el agua caliente.
- Hidrata siempre tras cada lavado: deja un tubo de crema junto al lavabo y otro en el bolso.
- Protege en tareas húmedas: nitrilo + algodón si sudas; pausa cada 20-30 minutos para ventilar.
- En brote, trata pronto: aplica el antiinflamatorio tópico indicado por tu médico desde los primeros signos (picor/vesículas), no cuando ya hay grietas.
- Cuida las fisuras: por la noche, ungüento espeso y, si lo toleras, oclusión suave con guantes de algodón limpios para mejorar la reparación.
- Revisa recaídas: si reaparece cada pocas semanas, pide valoración para descartar alergia de contacto (patch test) o ajustar el plan.
Fuentes
- National Eczema Association. Información clínica y educativa sobre eccema dishidrótico (dyshidrotic eczema).
- American Academy of Dermatology (AAD). Recursos sobre dermatitis de manos, eccema y cuidado de la barrera cutánea.
- DermNet NZ. Dyshidrotic eczema (pompholyx): características, desencadenantes y opciones terapéuticas.
- European Society of Contact Dermatitis (ESCD). Recomendaciones y enfoque diagnóstico en dermatitis de contacto y pruebas epicutáneas.
Consulta dermatológica especializada
Si necesitas valoración profesional puedes solicitar cita con la Dra. Leonor Revelles. Consulta información sobre prevención del cáncer de piel.