Qué es la urticaria crónica espontánea y cómo se manifiesta
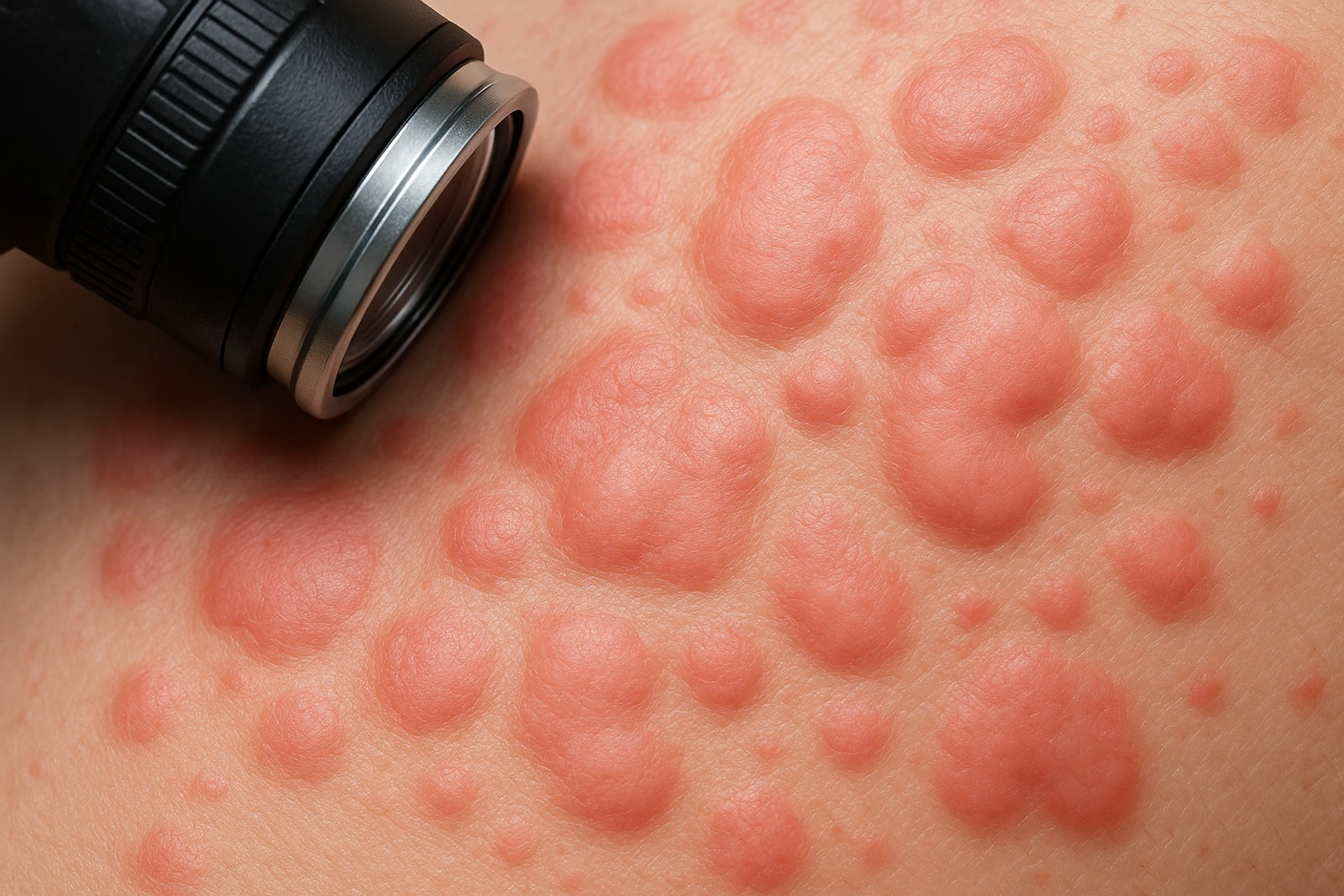
La urticaria crónica espontánea (UCE) es una enfermedad inflamatoria de la piel caracterizada por la aparición de habones (ronchas elevadas, rojizas y muy pruriginosas) y/o angioedema (hinchazón más profunda, frecuente en labios, párpados o manos) durante más de 6 semanas, sin un desencadenante externo identificable de forma consistente. Se denomina “espontánea” porque, a diferencia de la urticaria inducible (por frío, presión, calor, ejercicio, etc.), los brotes aparecen “sin motivo aparente” o con factores que solo actúan como agravantes.
Clínicamente, los habones suelen durar menos de 24 horas en el mismo punto y migran: desaparecen en una zona y aparecen en otra. El síntoma dominante es el picor, que puede alterar el sueño y la calidad de vida. En la UCE es típico que haya días buenos y malos, con brotes diarios o casi diarios, y que el paciente refiera empeoramiento con estrés, infecciones intercurrentes o antiinflamatorios, aunque no exista un “alérgeno” único responsable.
Por qué aparece: mecanismos más frecuentes (y mitos comunes)
En la UCE, el problema principal no suele ser una alergia clásica a un alimento o a un producto ambiental. Lo que ocurre es una activación inapropiada de mastocitos y basófilos en la piel, con liberación de histamina y otros mediadores que provocan vasodilatación, edema y prurito. En un porcentaje relevante de pacientes se sospecha un componente autoinmune: el propio sistema inmunitario favorece esa activación, lo que explica la persistencia y la ausencia de un desencadenante claro.
Conviene desmontar dos ideas frecuentes. Primero, que “si es crónica, seguro que es por algo que como”: en la mayoría de casos, no hay una alergia alimentaria IgE mediada detrás. Segundo, que “hay que hacer pruebas de alergia a todo”: las pruebas indiscriminadas suelen generar falsos positivos y confusión. La estrategia más útil es una historia clínica dirigida, descartar diagnósticos alternativos y solicitar un panel básico de analítica, ampliando solo si hay pistas clínicas.
Qué factores pueden empeorar los habones diarios
Aunque la UCE sea “espontánea”, existen factores que con frecuencia agravan los brotes o los hacen más difíciles de controlar. Identificarlos ayuda a reducir la carga de síntomas, aunque no “curen” la enfermedad.
- AINEs (ibuprofeno, naproxeno, etc.): pueden empeorar la urticaria en algunos pacientes. Si hay sospecha, se recomienda evitarlos y usar alternativas indicadas por el médico.
- Infecciones (respiratorias, dentales, urinarias): pueden actuar como disparadores temporales.
- Estrés y falta de sueño: no son la causa única, pero sí un modulador importante del prurito y la frecuencia de brotes.
- Alcohol y comidas muy picantes: pueden aumentar el enrojecimiento y el prurito en algunas personas.
- Urticarias inducibles asociadas: presión (ropa ajustada), calor, ejercicio o frío pueden coexistir con UCE y “sumar” síntomas.
Qué pruebas pedir: enfoque práctico y basado en la clínica
El objetivo de las pruebas en la urticaria crónica no es “encontrar una alergia” a toda costa, sino confirmar el diagnóstico, descartar entidades que se parecen y detectar comorbilidades relevantes. En la mayoría de pacientes, un estudio extenso no cambia el tratamiento. Por eso se recomienda un enfoque escalonado.
Historia clínica y exploración: lo que más orienta
Antes de pedir analíticas, es clave documentar: duración de cada habón (¿<24 h?), presencia de angioedema, síntomas sistémicos (fiebre, dolor articular), fármacos (especialmente AINEs), relación con presión/frío/calor, infecciones recientes, antecedentes personales de autoinmunidad y el impacto en la vida diaria. En la exploración, interesa buscar lesiones residuales (moretones, hiperpigmentación) que sugerirían diagnósticos alternativos.
Analítica básica recomendada en la mayoría de casos
- Hemograma con fórmula.
- Proteína C reactiva (PCR) y/o VSG (marcadores de inflamación).
- TSH (función tiroidea), especialmente si hay síntomas o antecedentes de tiroiditis autoinmune.
Estos estudios ayudan a detectar inflamación significativa, anemia u otras alteraciones que obliguen a ampliar el estudio, y a identificar disfunción tiroidea asociada, relativamente frecuente en algunos perfiles.
Cuándo ampliar el estudio (solo si hay señales de alarma o sospecha)
- Lesiones dolorosas, que duran >24–48 h, dejan marca o se acompañan de fiebre: valorar vasculitis urticarial (puede requerir biopsia y estudios complementarios).
- Angioedema sin habones recurrente: considerar otras causas (por ejemplo, mediado por bradicinina) y revisar fármacos como IECA.
- Síntomas digestivos, pérdida de peso, diarrea persistente u otros datos sistémicos: ampliar según sospecha clínica.
- Sospecha de urticaria inducible: pruebas de provocación específicas (frío, dermografismo, presión), realizadas por profesionales.
¿Pruebas de alergia?
Las pruebas cutáneas o IgE específica pueden ser útiles si hay una historia compatible con alergia inmediata (por ejemplo, habones claramente relacionados con un alimento concreto en minutos-horas, de forma repetida). En UCE típica, sin patrón claro, no se recomiendan de rutina porque rara vez cambian la conducta y pueden llevar a dietas innecesarias.
Tratamiento escalonado: cómo se controla la urticaria crónica espontánea
El tratamiento de la UCE busca control completo o casi completo de habones y prurito con el mejor perfil de seguridad. La estrategia es escalonada: se empieza por lo más seguro y se intensifica si no hay control. Además, se recomienda medir la actividad con herramientas como el UAS7 (puntuación semanal de habones y picor) para objetivar la respuesta.
Escalón 1: antihistamínicos H1 de segunda generación (diarios)
La base del tratamiento son los antihistamínicos H1 no sedantes (por ejemplo, cetirizina/levocetirizina, loratadina/desloratadina, fexofenadina, bilastina, rupatadina), tomados a diario y no “solo cuando pique”. La toma regular reduce la reactividad cutánea y previene brotes. En general, se prefieren los de segunda generación por su mejor tolerancia y menor somnolencia.
Escalón 2: aumentar dosis (hasta 4 veces) si no hay control
Si tras 2–4 semanas no hay control adecuado, las guías recomiendan incrementar la dosis del antihistamínico H1 de segunda generación hasta 4 veces la dosis estándar, siempre bajo supervisión médica. Este paso es clave: muchos pacientes mejoran de forma significativa con esta optimización antes de pasar a terapias biológicas.
Escalón 3: omalizumab (biológico) en urticaria refractaria
Si persisten habones diarios pese a antihistamínicos a dosis altas, el siguiente escalón habitual es omalizumab, un anticuerpo monoclonal que ha demostrado alta eficacia en UCE. Se administra por vía subcutánea con pauta periódica y suele mejorar tanto habones como angioedema y prurito. El seguimiento médico es esencial para ajustar la pauta y valorar respuesta.
Escalón 4: ciclosporina (casos seleccionados)
En pacientes que no responden a omalizumab o con control insuficiente, puede considerarse ciclosporina en casos seleccionados y con monitorización estrecha (tensión arterial, función renal, interacciones). Es una opción efectiva, pero requiere balance cuidadoso entre beneficio y riesgos.
Qué papel tienen los corticoides
Los corticoides orales no son tratamiento de mantenimiento en UCE por sus efectos adversos. Sin embargo, pueden utilizarse como rescate corto en exacerbaciones intensas, durante pocos días, según criterio médico. El objetivo es volver cuanto antes al esquema de control con antihistamínicos/biológicos.
Pasos para controlar los habones diarios (plan práctico)
- Confirma el patrón: habones que duran <24 h en el mismo sitio, con o sin angioedema, durante >6 semanas.
- Registra actividad durante 7 días (habones y picor) para calcular un UAS7 y medir mejoría real.
- Inicia antihistamínico H1 de segunda generación a dosis estándar, todos los días, durante 2–4 semanas.
- Revisa agravantes: evita AINEs si empeoran, reduce alcohol si notas relación, identifica presión/frío/calor como cofactores.
- Si no hay control, consulta para subir dosis (hasta 4x) y reevaluar adherencia y diagnóstico.
- Si sigue activa, valora con Dermatología/Alergología el salto a omalizumab.
- Refractaria: discutir opciones avanzadas como ciclosporina y descartar diagnósticos alternativos.
- Acude de urgencia si hay dificultad respiratoria, ronquera, opresión en garganta o hinchazón rápida de lengua: aunque la UCE suele ser cutánea, estos síntomas requieren valoración inmediata.
Preguntas frecuentes que conviene aclarar en consulta
¿La urticaria crónica espontánea se cura?
En muchos pacientes, la UCE tiene un curso autolimitado a medio plazo, pero su duración es variable. El objetivo realista es control sostenido con el mínimo tratamiento necesario, revisando periódicamente para ajustar.
¿Necesito dieta estricta?
Salvo que exista una relación clara y reproducible con un alimento, las dietas restrictivas suelen aportar poco y pueden generar déficits o ansiedad. En casos concretos, el médico puede proponer ajustes temporales y controlados, pero no es la norma.
¿Es lo mismo que una alergia?
No necesariamente. La UCE se comporta más como una enfermedad inflamatoria con activación de mastocitos, a menudo con componente autoinmune, que como una alergia inmediata clásica.
Fuentes
- EAACI/GA²LEN/EuroGuiDerm/APAAACI. Guideline for the definition, classification, diagnosis, and management of urticaria. Actualizaciones periódicas (guía internacional de referencia).
- AAAAI/ACAAI. Recursos clínicos y documentos de práctica sobre urticaria crónica (actualizaciones y revisiones).
- UpToDate. Chronic spontaneous urticaria: Clinical manifestations, diagnosis, and treatment (revisión clínica basada en evidencia, consultada como apoyo).
Consulta dermatológica especializada
Si necesitas valoración profesional puedes solicitar cita con la Dra. Leonor Revelles. Consulta información sobre dermatóloga en Jaén.