Onicomicosis: qué es y por qué es tan frecuente
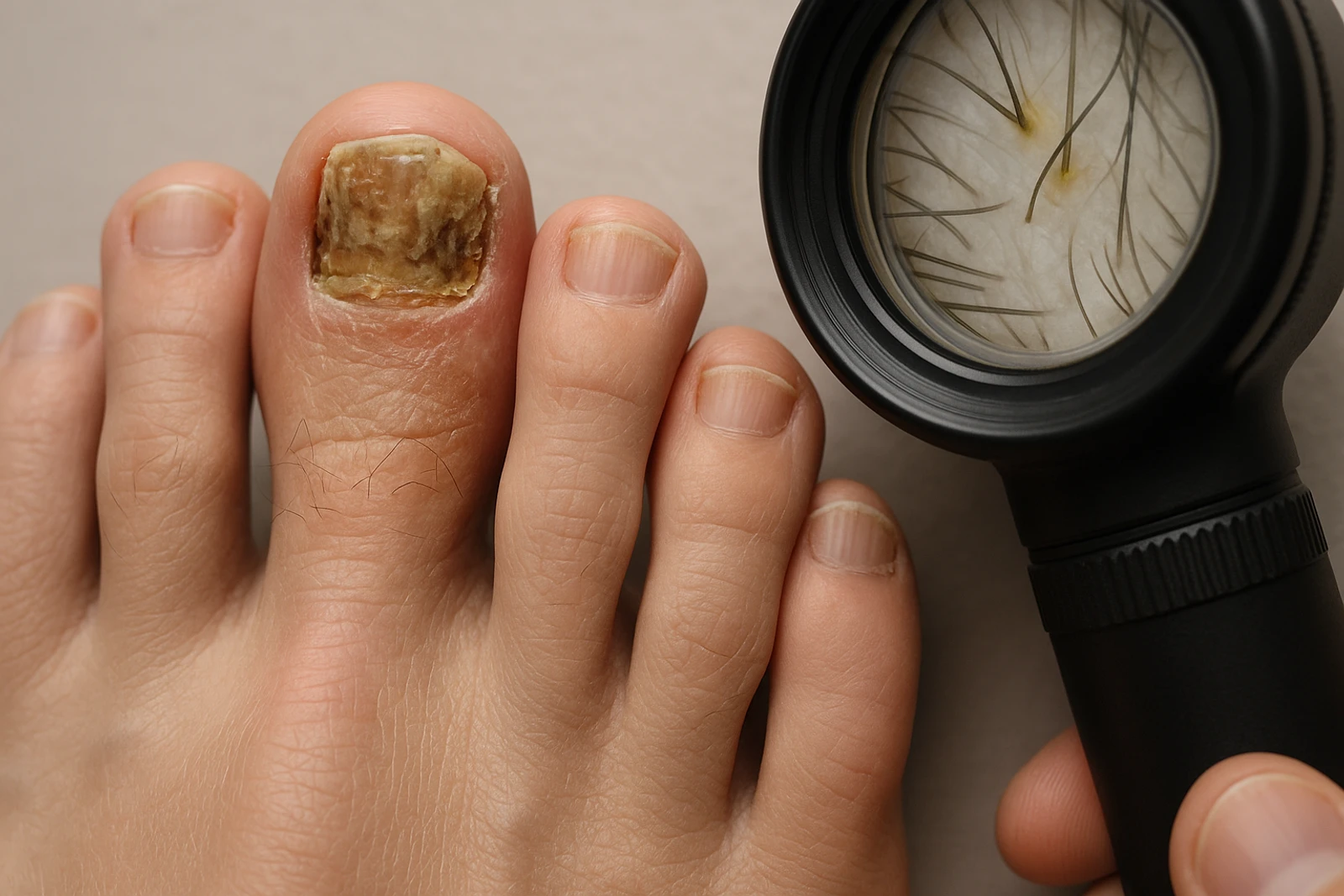
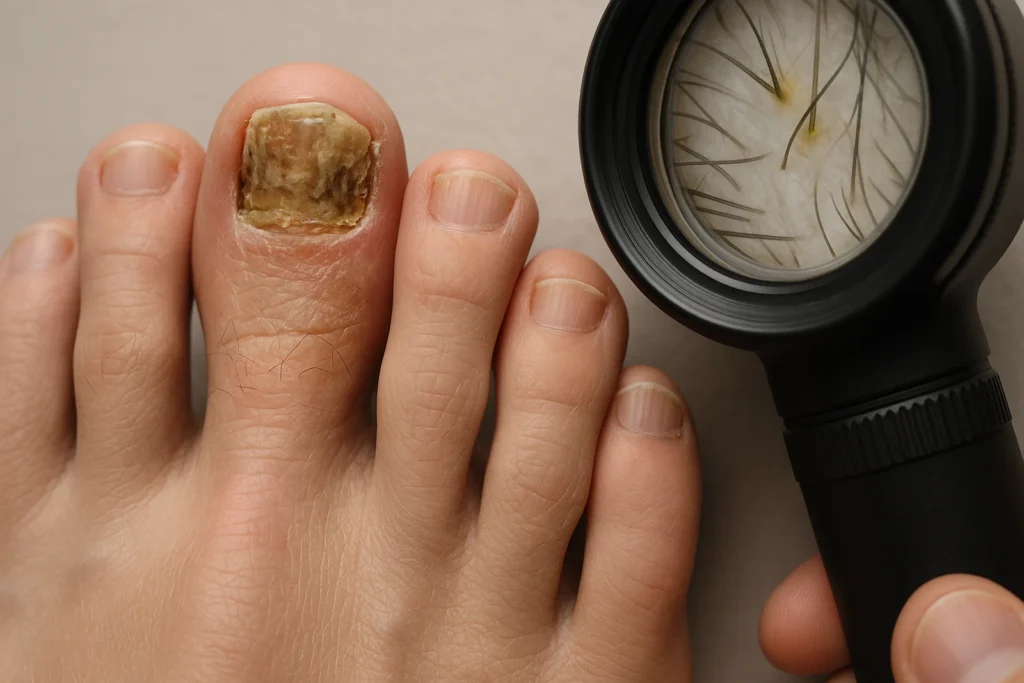
La onicomicosis es una infección por hongos que afecta a las uñas, sobre todo las de los pies. Es muy común porque los hongos prosperan en ambientes cálidos y húmedos (calzado cerrado, sudor, piscinas, duchas), y porque la uña crece lentamente: eso dificulta que el organismo “limpie” la infección por sí solo y hace que los tratamientos necesiten tiempo.
Además, no todas las uñas amarillas o engrosadas son hongos. Psoriasis, traumatismos repetidos (deporte, calzado estrecho), eccema o ciertas alteraciones de la uña pueden parecerse. Por eso, reconocer los signos típicos ayuda, pero confirmar el diagnóstico con una prueba es clave para elegir un tratamiento que funcione de verdad y evitar meses de productos ineficaces.
Cómo reconocer los hongos en las uñas: signos y tipos más habituales
La onicomicosis suele empezar de forma lenta y progresiva. En los pies es más frecuente en el dedo gordo, aunque puede afectar a varias uñas. En las manos ocurre menos, pero puede aparecer, especialmente si hay humedad constante o contacto repetido con agua y detergentes.
Signos típicos que sugieren onicomicosis
-
Cambio de color: amarillento, blanquecino, marrón o incluso verdoso (a veces por bacterias asociadas).
-
Engrosamiento de la uña y aspecto “opaco”.
-
Fragilidad: la uña se desmorona, se astilla o se rompe con facilidad.
-
Despegamiento (onicólisis): la uña se separa del lecho ungueal desde la punta.
-
Acumulación de material bajo la uña (hiperqueratosis subungueal).
-
Mal olor en algunos casos, sobre todo si coexiste pie de atleta.
Formas clínicas frecuentes
-
Distal-lateral: empieza por el borde libre o los laterales y avanza hacia la base. Es la más común.
-
Superficial blanca: manchas blancas en la superficie de la uña, más “polvorientas”.
-
Proximal: comienza cerca de la cutícula; puede asociarse a inmunosupresión y requiere valoración médica.
-
Total distrófica: afectación extensa con uña muy deformada; suele ser evolución de casos no tratados.
¿Es seguro “autodiagnosticarse”? La importancia de confirmar
Muchos tratamientos antifúngicos requieren constancia y, en el caso de los orales, control médico. Por eso, lo ideal es confirmar el diagnóstico antes de iniciar terapias largas. En consulta, el dermatólogo puede solicitar un examen directo con KOH, cultivo o pruebas más rápidas como PCR (según disponibilidad). Confirmar evita tratar durante meses una uña dañada por trauma o psoriasis con un antifúngico que no va a funcionar.
Qué tratamiento funciona de verdad (y cuándo elegir cada uno)
El tratamiento eficaz depende de: cuántas uñas están afectadas, qué porcentaje de la uña está comprometido, si hay afectación de la matriz (zona de crecimiento), el grosor de la uña y enfermedades asociadas (diabetes, problemas circulatorios, inmunosupresión). En general, los tratamientos se dividen en tópicos (lacas/soluciones) y orales (pastillas), y a veces se combinan.
Tratamientos tópicos: útiles en casos leves y como apoyo
Las lacas o soluciones antifúngicas pueden funcionar cuando la afectación es leve (por ejemplo, una parte limitada de la uña, sin matriz afectada). También son útiles como mantenimiento para reducir recaídas tras un tratamiento oral.
-
Amorolfina (laca) y ciclopirox (laca/solución): opciones clásicas; requieren aplicación regular durante meses.
-
Efinaconazol o tavaborol (según país): soluciones con evidencia en onicomicosis leve-moderada.
Claves para que el tópico funcione: aplicar sobre uña limpia y seca, ser constante, y en uñas muy engrosadas combinar con limado o desbridamiento (reducción del grosor) para mejorar la penetración.
Tratamientos orales: los más eficaces en casos moderados o extensos
Cuando hay varias uñas afectadas, más del 50% de la uña comprometida, afectación de la matriz o engrosamiento importante, los antifúngicos orales suelen ofrecer mejores tasas de curación. Deben indicarse y supervisarse por un profesional, valorando interacciones y contraindicaciones.
-
Terbinafina: suele ser de primera elección para dermatofitos (causa más frecuente). Es uno de los tratamientos con mejor eficacia.
-
Itraconazol: alternativa útil en ciertos casos (por ejemplo, algunos no dermatofitos o esquemas en pulsos), según criterio médico.
Durante el tratamiento oral, el médico puede solicitar analítica según antecedentes y duración, y revisará posibles interacciones (por ejemplo, con algunos fármacos cardiovasculares o psicofármacos).
Tratamiento combinado y medidas físicas
-
Combinación oral + tópico: puede aumentar la probabilidad de curación y reducir recaídas en casos seleccionados.
-
Desbridamiento/limado profesional: reduce grosor y mejora la respuesta.
-
Láser: la evidencia es variable; puede considerarse como complemento, pero no suele sustituir a los antifúngicos con mejor respaldo.
Cuánto tarda en curarse: expectativas realistas
La uña debe crecer sana para que se vea el resultado. Aunque el hongo se controle antes, el aspecto mejora lentamente. En general, las uñas de las manos crecen más rápido (meses) y las de los pies más lento (a menudo 9–12 meses o más para recambio completo). Abandonar el tratamiento “porque ya se ve mejor” es una causa frecuente de recaída.
Pasos para tratar la onicomicosis con más probabilidades de éxito
-
Confirma el diagnóstico si es posible (KOH/cultivo/PCR), especialmente si vas a iniciar tratamiento oral o si ya fallaron tratamientos previos.
-
Evalúa la extensión: número de uñas, porcentaje afectado y si hay engrosamiento o matriz comprometida.
-
Elige el tratamiento adecuado: tópico si es leve; oral si es moderada/extensa; combinado si hay factores de riesgo de recaída.
-
Reduce el grosor (limado o desbridamiento) para mejorar la penetración del tratamiento, especialmente en uñas muy engrosadas.
-
Trata el pie de atleta (tiña del pie) si existe: es un reservorio frecuente que reinfecta la uña.
-
Completa la duración indicada y mantén controles si tu médico los recomienda.
-
Plan de mantenimiento: en personas con recaídas, puede indicarse un tópico preventivo y medidas de higiene del calzado.
Cómo evitar recaídas y contagios (en casa, gimnasio y piscina)
La onicomicosis tiende a recaer porque los hongos pueden persistir en la piel del pie, en el calzado o en superficies húmedas. La prevención es parte del tratamiento.
Medidas prácticas que sí ayudan
-
Seca muy bien los pies, especialmente entre los dedos, tras ducha o deporte.
-
Cambia calcetines a diario (o más si sudas) y prioriza tejidos transpirables.
-
Alterna el calzado para permitir que se airee 24–48 h; evita zapatos muy ajustados.
-
Desinfecta o renueva calzado viejo si ha sido un foco repetido; usa polvos o sprays antifúngicos si tu médico lo aconseja.
-
No compartas cortaúñas, limas, toallas ni calzado.
-
Usa chanclas en duchas públicas, vestuarios, gimnasios y piscinas.
-
Corta las uñas rectas y no demasiado cortas; evita arrancar zonas despegadas.
-
Si hay pie de atleta (picor, descamación, grietas), trátalo pronto para evitar reinfección de la uña.
Cuándo consultar con dermatología (señales de alerta)
-
Dolor, inflamación, secreción o enrojecimiento alrededor de la uña (posible sobreinfección).
-
Diabetes, mala circulación, neuropatía o inmunosupresión: conviene manejo médico desde el inicio.
-
Afectación rápida o proximal (cerca de la cutícula) o múltiples uñas en poco tiempo.
-
Fracaso tras un tratamiento bien realizado: puede requerir confirmación de germen, ajuste de terapia o descartar diagnósticos alternativos.
Fuentes
-
American Academy of Dermatology (AAD). Información para pacientes sobre onicomicosis y cuidado de uñas. aad.org
-
British Association of Dermatologists (BAD). Guías e información para pacientes sobre infecciones fúngicas de uñas. bad.org.uk
-
Gupta AK, Versteeg SG. Onychomycosis: diagnosis and management (revisiones clínicas). Journal of the American Academy of Dermatology y otras revisiones dermatológicas.
-
UpToDate. “Onychomycosis: Management” (revisión clínica basada en evidencia, acceso por suscripción).
Consulta dermatológica especializada
Si necesitas valoración profesional puedes solicitar cita con la Dra. Leonor Revelles. Consulta información sobre manchas y fotoenvejecimiento.